Я всегда думала, что тяжелые переломы - это учесть пожилых людей. В начале февраля этого года я очень неудачно сломала ногу. Когда ехала на скорой в больницу, то думала, что наложат гипс и отпустят домой, но мне сказали страшное слово ОПЕРАЦИЯ. На тот момент, я и понятия не имела, что будет все так сложно, больно, тяжело и долго.
_________________________Остеосинтез большеберцовой кости____________________
Я думаю, все слышали, что в медицинской системе сейчас происходят многочисленные реформы. Что-то сделано удачно, что-то не очень. Минздрав в свой адрес получил многочисленные жалобы и возмущения. У нас в городе, например, закрыли роддом. Теперь роженицы вынуждены ехать в другой город, где построили современный перинатальный центр. К этой новости очень тревожно отнеслись будущие мамы. Но те, кому спасли жизнь, благодаря современному оборудованию нового цента, определенно благодарны таким изменениям.
Кроме современных роддомов, строятся современные травматологические отделения. В отличии от роддома, травматологический центр открыли в нашем городе. На момент перелома, я даже и не слышала о его существовании.
Современный травматологический центр - это все та же больница советского типа, в которую завезли дорогостоящее современное оборудование и обучили хирургов проводить на нем операции.
Никаких красивостей и удобств, показываемых по телевизору, у нас нет. Кресло-каталка - это роскошь. У нас было одно кресло на палату и то его забирали если нужно было кого-то отвезти на рентген. То есть, нашей палате повезло.
И так, возвращаюсь к своему перелому. Привезли меня на скорой, отправили на рентген. Боль была адская. Рентген показал, что сломаны обе косточки со смещением. Хирург мне сообщил, что я проведу в больнице не менее 2-х недель. Еще сообщил, что мне сейчас вставят в пятку спицу и положат на вытяжку. Что такое вытяжка я на тот момент даже и не знала. Но ужасно испугалась того, что мне будут дырявить пятку.
На вытяжке я провела 5-ть дней! И это наши современные центры, в которых пациенты должны проводить минимум времени. На мое удивление, врачи не торопились с операцией. Я все понимаю, у них есть очередь, планы и тп. Но эти 5 дней для меня были самым тяжелым временем в моей жизни.
Стоимость операции.
Как известно, медицина у нас бесплатная. Но при поступлении мне предложили два варианта: или я делаю бесплатно и сроки реабилитации будут долгими, или я самостоятельно покупаю импортный металл, тогда все будет намного легче и быстрее.
Покупка импортного металла осуществляется по очень странной схеме. Хирург осмотрел меня и снимки, чтоб определиться с размером необходимого штифта. Дал мне номер телефона какого-то "своего" человечка через которого я самостоятельно должна заказывать этот металл. Деньги за металл я отдавала этому "своему человечку". Какова стоимость самого металла - этого я не узнаю никогда. Входит ли в его стоимость протеже от хирурга и еще какие-то расходы я тоже не узнаю никогда. За металлический штифт и 4-е шурупа я заплатила 40000руб.
День операции для меня был самым счастливым событием за время нахождения в больнице. Перед операцией мне дали диазепам(транквелизатор), чтоб я выспалась и не переживала. Но я и без него не переживала. Никогда бы не подумала, что буду ждать операцию как манну небесную. Для меня это событие было концом мучений на вытяжке.
При остеосинтезе мне делали спинальную анестезию . Совершенно безболезненная процедура. Во время операции, я все видела, слышала, понимала и общалась с врачами, но ниже пояса ничего не чувствовала. Операция довольно забавно проходила. Хирурги больше походили на слесарей. Их инструменты - железо, дрели, молотки и тп.
Во время операции, мне несколько раз делали рентген. Рентген делали непосредственно на операционном столе. Снимок получался цифровой и выводился на монитор. Результаты снимков я могла видеть. Таким образом, я поэтапно наблюдала как в моей ноге появился штифт, длинною с большеберцовую кость, и четыре шурупа.

После операции, я вернулась в палату самым счастливым человеком в мире. Еще действовала анестезия и у меня ничего не болело. Не было привязки в вытяжке. Меня не тошнило.
Когда анестезия сошла, вернулась боль, но не такая резкая, как была раньше. У меня появилась возможность передвигаться по палате, прыгая на здоровой ноге, перемещаться на кресле-каталке, умываться, есть сидя. Появилось столько невероятных возможностей, которые вряд ли способен ценить здоровый человек.
После операции положено находиться в больнице 12 дней. Из-за того, что дата моей выписки попадала на длинные выходные, я выпросилась домой на девятый день после операции.
Швы мне снимала родственница медик на 12-й день после операции. Эта процедура совершенно не болезненная, вернее сказать неприятная.
Обезбаливающие
Пока я находилась в больнице, мне кололи кетонал дважды в сутки. В первые дни после поступления, его действия хватало на 1-2 часа, не больше. Потом приходилось терпеть десять часов до следующего укола. Чтоб в этот период как-то существовать, мне посоветовали купить Найз(нимесулид) . Нимесулидом я спасалась и дома после выписки.
Диазепам(транквилизатор) мне давали в больнице ежедневно перед сном до выписки. Если честно, страшновато было его пить, все таки это наркотический препарат. Но никакой ломки ли зависимости от него не было. Как побочный эффект - головокружение и двоилось в глазах.
Дома, как говорится, и стены лечат.
Приехав домой, было первые дни психологически трудновато. В больнице вокруг меня были такие же калеки. Завтрак, обед и ужин за нас готовили приносили и уносили. Дома же каждое, некогда привычное, действие давалось с огромным трудом. Главное - в этот момент себя не жалеть!
Реабилитация .
При операции остеосинтез я ни дня не провела в гипсе. Тем, кому больше меня повезло с переломом, накладывали гипс вместо моей вытяжки. После операции металлическая конструкция работает вместо гипса.
Месяц после операции я перемещалась прыгая на здоровой ноге, от чего он сильно болела, или при помощи костылей. Костыли - это еще один психологический момент, который надо пережить. Никогда не хотела видеть себя на костылях или с палочкой.
Сначала передвигалась при помощи двух костылей, котом при помощи одного. Чуть больше чем через месяц после выписки, я смогла перемещаться дома без опоры.
Кроме поврежденных связок, мышц и костей на месте перелома, сильно пострадало колено, через которое вставляли штифт. Колено восстанавливается так же долго, как и травмированные мышцы.
Через полтора месяца, я могла не на долго выйти на улицу прогуляться. Тяжеловато было, но сама!
Многие мне говорили, что после такого перелома можно забыть про каблуки - не верьте им!!! Мне на каблуках даже легче ходить чем без них. Встав на каблуки колену и стопе приходится меньше совершать движений при ходьбе. Я даже дома ходила в сабо на шпильке.
Через два месяца после операции, необходимо вынимать один из четырех винтов. Его хирурги называют блокирующим. На удаление винта я поехала в больницу самостоятельно на своих ногах. Сама дошла до остановки, влезла в маршрутку и стоя на ногах мотылялась вместе со всеми.
Врачи с некоторым удивлением смотрели на то, как я уже хожу без опоры и на высоких каблуках. Ну как им объяснить, что без каблуков я бы не дошла....
Операцию по удаления шурупа сделали довольно быстро, 10-15 минут. большую часть этого времени заняло выкарчевывание вросшего в кость винта. Даже обколотая новокаином я чувствовала, как хирург нажимал и пытался выкрутить шуруп. Не думала я, что за пару месяцев он успеет так прочно врасти. Шуруп мне отдали на память:


Если в больницу я легко дошла на своих ногах, то обратно выйти уже был очень тяжело. Опять же, особенности нашей чудо-медицины. Видя, что я пришла без костылей, мне не предложили помощь, чтоб спуститься и дойти до такси. Если бы не действие новокаина, то я бы домой не добралась бы.
Я не ожидала, но восстановления после удаления шурупа оказалось довольно тяжелым. Вернулась к костылям и прыжкам на здоровой ноге. Нога болела не постоянно, а только когда не нее вступала. Сильно болело колено и то место, из которого удалили шуруп. Начало болеть место перелома. Как я поняла, после удаления блокирующего винта кости сомкнулись ближе. Раньше большая часть нагрузки была на винте, а теперь в большей степени перешла на кости. Мышцы в месте перелом словно надулись и стали плотными.
Блокируемый интрамедуллярный штифт для остеосинтеза бедренной кости без рассверливания, предложен AO/ASIF (UFN) (рис. 2-12). Штифты изготовлены из титанового сплава и имеют диаметр 9, 10, 11 и 12 мм и длину от 300 до 480 мм с прибавлением по 2 мм. Штифт имеет изгиб, соответствующий среднему анатомо-физиологическому изгибу бедренной кости, радиус которого составляет 1500 мм.
Рис. 2-12. Блокируемый штифт для остеосинтеза бедра (UFN).
Штифты цельнометаллические с тупым дистальным концом (вводятся без направителя). Проксимальный конец имеет внутреннюю резьбу для присоединения инструмента во время введения и удаления штифта. Для блокирования в штифте имеются отверстия: 2 в проксимальном и 2 в дистальном конце. Все отверстия ориентированы во фронтальной плоскости и имеют диаметр 5,1 мм. Края отверстий имеют коническую форму, что облегчает их поиск во время операции. Одно из отверстий в проксимальном конце имеет форму прорези длиной 20 мм и при введенном в него блокирующем винте (при отсутствии второго блокирующего винта) допускает смещение по длине до 8 мм. Такое динамическое блокирование позволяет, сохраняя ротационную стабильность, создать осевое сжатие (компрессию) при нагрузке на конечность, что способствует сращению перелома. Статическое блокирование с обоих концов штифта исключает возможность ротационных смещений и смещений по длине. Однако полная осевая нагрузка до возникновения полноценной костной мозоли опасна из за деформации или перелома блокирующих винтов. Этого можно избежать путем «динамизации» штифта - удаления со временем проксимальных или дистальных блокирующих винтов.
Как для проксимального, так и для дистального блокирования применяются самонарезающие винты наружным диаметром резьбы 4,9 мм и внутренним диаметром резьбы 4,3 мм (рис. 2-13). После рассверливания в кости отверстия сверлом диаметром 4 мм вводят блокирующий винт. Этим обеспечивается адекватная статическая и динамическая прочность. Винты выпускаются из того же сплава титана, что и штифт, с шагом длины 2 мм.
Рис. 2-13. Блокирующий винт.
Для введения блокируемого бедренного штифта используют следующие инструменты. Для вскрытия костномозгового канала используют шило или трубчатое (полое) сверло в сочетании с центрирующей спицей и защитной втулкой (рис 2-14).
Штифт и направляющее устройство соединяют между собой сочленяющим блоком. Угол между осью штифта и направляющим устройством — сочленяющим блоком — равен 20°. Такая конструкция позволяет максимально щадить мягкие ткани и снижает силу напряжения, действующую на шейку бедренной кости во время операции (рис. 2-15). После первоначального ручного введения дистального конца штифта для дальнейшего его продвижения использовали либо обычный молоток из нержавеющей стали, либо скользящий.
Направляющее приспособление (рис. 2-16) содержит приставку с направляющими отверстиями для статического и динамического блокирования проксимальных винтов. Приставка соединяется с направляющим устройством при помощи сочленяющего блока; причем направляющие и блокирующие отверстия в проксимальном конце штифта становятся соосными.
После остеосинтеза и снятия направляющего устройства на его место ввинчивали защитный колпачок. Такое закупоривание предотвращает врастание тканей во внутреннюю резьбу проксимального конца штифта, облегчая последующее его удаление после срастания перелома. В наборе имеется 3 вида конечных колпачков различной длины (0, 10, 20 мм), для того чтобы при необходимости удлинять проксимальный конец штифта. Перемещение колпачков осуществляли с помощью головки, которая имеет внутреннюю и наружную форму шестигранника.
Положение больного на ортопедическом столе может быть как на спине, так и на боку. Каждое положение имеет свои преимущества и недостатки. При тяжелых, многооскольчатых переломах остеосинтез в положении на спине позволяет легче определять длину и ротационное несоответствие поврежденной конечности, а также лучше рентгенологически визуализировать проксимальный отдел бедра. Кроме того, при таком положении больного облегчается введение дистальных блокирующих винтов.
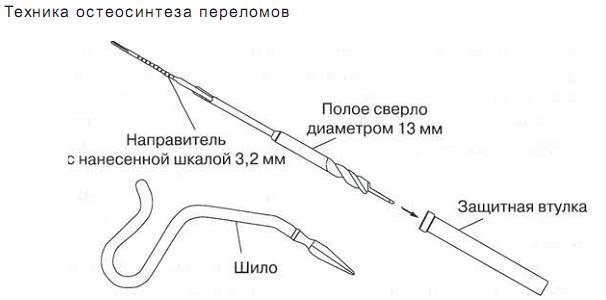
Рис. 2-14. Шило и полое сверло для вскрытия костно-мозгового канала.

Рис. 2-15. Штифт и направляющее устройство, соединенные между собой сочленяющим блоком.
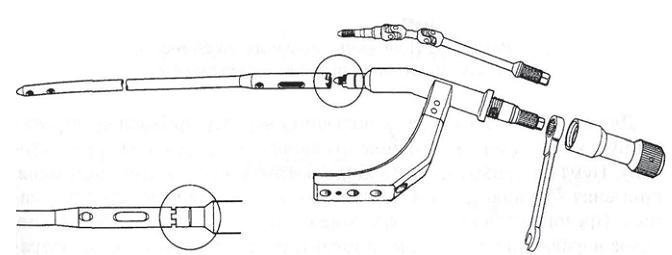
Рис. 2-16. Направляющее приспособление.
Главным недостатком положения больного на спине является затрудненный доступ к месту перфорации кости — грушевидной ямке вертельной области.Это особенно актуально для тучных больных с хорошо развитой мускулатурой. В этих случаях нога должна быть максимально приведена во избежание защемления шила или штифта костями таза. Положение больного на боку позволяет легко достичь грушевидной ямки. Однако укладка больного длится дольше. Кроме того, при оскольчатых переломах в средней и нижней трети диафиза влияние силы тяжести (гравитации) часто приводит к вальгусной деформации в месте перелома. Также технически затруднено дистальное блокирование.
В подавляющем большинстве сочетанных травм мы использовали укладку больного на спине (рис. 2-17). Это обусловлено наличием сопутствующих повреждений, при которых поворачивание больного на бок может привести к смещению переломов костей таза, позвоночника и вызвать отягощение общего состояния тяжелопострадавшего. Положение больного на спине также наиболее удобно для анестезиолога.
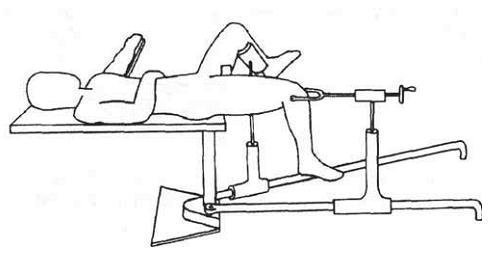
Рис. 2-17. Положение больного на спине при закрытом блокирующем остеосинтезе.
Для облегчения доступа к большому вертелу приводили поврежденную конечность, а туловище отклоняли в противоположную сторону. Перед разрезом производили закрытую репозицию отломков, применяя тракцию за скобу и ротацию конечности через стоподержатель. Предоперационное вправление основных отломков желательно.
Такое вправление практически гарантировало удачный исход операции. Делали разрез кожных покровов по линии диафиза бедренной кости на 5-10 см проксимальнее верхушки большого вертела длиной около 2-5 см. Разводили большую ягодичную мышцу по ходу ее волокон. Определяли интервал между прикреплениями сухожилия грушевидной мышцы и задней частью сухожилия средней ягодичноймышцы к большому вертелу. Независимо от положения больного на ортопедическом столе точкой введения имплантата должна быть грушевидная ямка, совпадающая с осью костномозгового канала (рис. 2-18). Отсюда под контролем ЭОП вводили шило в костномозговой канал бедренной кости. Эта точка находится на самом медиальном краю верхушки большого вертела и сзади от центральной оси шейки бедра, в области грушевидной ямки. Вместо шила для вскрытия костномозгового канала чаще использовали центрирующую спицу диаметром 3,2 мм (рис 2-19). После контроля ЭОП правильного расположения направляющей спицы по ней канюлированным (полым) сверлом диаметром 13 мм при помощи дрели вскрывали костномозговой канал. Затем удаляли оба инструмента и вводили штифт.
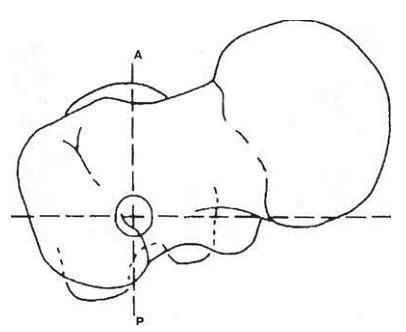
Рис. 2-18. Точка введения направляющей спицы (грушевидная ямка). A-anterior, P-posterior.
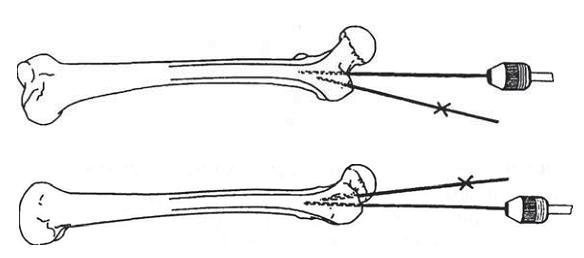
Рис. 2-19. Введение направляющей спицы.
Далее соединяли штифт с направляющим устройством при помощи сочленяющего блока и руками продвигали его к месту перелома. Под контролем ЭОП в двух проекциях уточняли правильное сопоставление отломков, после чего штифт продвигали за линию перелома (рис. 2-20), ощущая его соприкосновение со стенками костномозгового канала дистального отломка. Дальнейшее продвижение штифта не представляет затруднений.
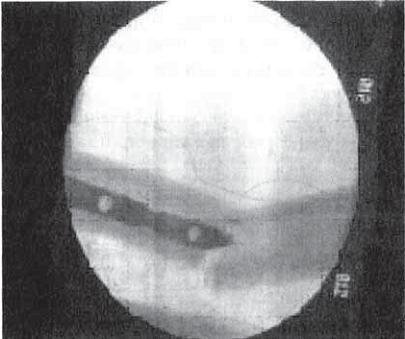
Рис. 2-20. Введение штифта в дистальный отломок под контролем ЭОПа.
Иногда кончик штифта, упираясь в склерозированный конечный участок эпифиза, проталкивает дистальный фрагмент по длине. Это приводит к диастазу между отломками, поэтому целесообразнее вначале выполнить дистальное блокирование. Мы применяли метод «свободной руки». Далее, используя скользящий молоток, штифт вместе с фиксированным отломком смещали проксимально, устраняя диастаз между основными отломками. Только после этого производили проксимальное блокирование гвоздя.
Дистальное блокирование невозможно без контроля ЭОП. Механические направляющие приспособления, соединенные с проксимальным концом штифта, не позволяют точно локализовать дистальные отверстия для блокирования из-за деформации штифта при его введении. Для проксимального участка штифта скручивающая деформация незначительна, поэтому удается легко произвести блокирование по направителю без контроля ЭОП.
Существуют различные методы введения дистальных блокирующих винтов. Мы рекомендуем метод «свободной руки», который более доступен и не требует дополнительных специальных инструментов.
С-образную дугу ЭОП располагали таким образом, чтобы отверстия для блокирования штифта выглядели на мониторе в виде полных кругов по их оси. Сверло вводили через разрез кожи на уровне блокирующих отверстий до кости. Дрель под визуальным контролем передвигали до тех пор, пока конец сверла не оказывался точно в центре отверстия для блокирования (рис. 2-21). Затем острие сверла прижимали к поверхности кости и придавали дрели перпендикулярное к ее оси положение. Просверливали кость, проводя сверло через оба кортикальных слоя и отверстие в штифте. Затем определяли длину образовавшегося канала с помощью измерителя и вводили в него соответствующий винт. Аналогичным методом вводили второй винт.
Проксимальное блокирование. Для введения блокирующих винтов в проксимальный конец штифта (см. рис.2-26) использовали направляющее приспособление (приставку), соединенное с направляющим блоком. Блокирование осуществляли без рентгенологического контроля. В направляющее отверстие вставляли защитную втулку с внутренним диаметром 8 мм с троакаром и делали соответствующий им разрез, через который продвигали втулку с троакаром до контакта с кортикальным слоем кости. Затем удаляли металлический троакар и вводили втулку сверла с внутренним диаметром 4,5 мм.
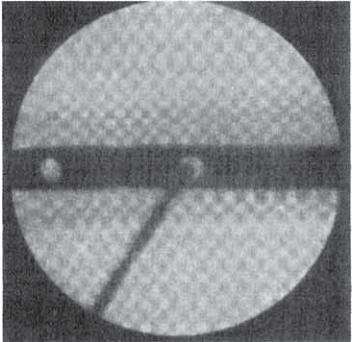
Рис. 2-21. Дистальное блокирование методом «свободной руки».
Просверливали отверстие сверлом диаметром 4—4,5 мм. После удаления 4,5 мм втулки сверла определяли длину блокирующего винта при помощи измерителя глубины, добавляя как минимум 2 мм. Вводили выбранный винт через 8-миллиметровую защитную втулку. Повторяли манипуляцию для второго блокирующего винта.
Операцию завершали ввинчиванием предохранительного колпачка в проксимальный конец (в месте крепления направляющего устройства) штифта и зашиванием операционной раны.
Необходимо остановиться на некоторых технических особенностях. Закрытый блокируемый остеосинтез бедра у пострадавших с сочетанной травмой производили в подавляющем большинстве случаев в положении больного на спине на ортопедическом столе. Для облегчения вскрытия костномозгового канала и введения штифта необходимо максимально приводить оперируемую ногу. Репозиция перелома бедра наиболее трудная при простых переломах (тип А), наиболее простая при сложных (тип С) переломах. Для облегчения заведения U FN в костномозговой канал дистального отломка необходимо создавать максимальную тракцию на ортопедическом столе. При этом оперирующий хирург манипулирует проксимальным отломком с помощью направляющего устройства для введения UFN, а ассистент — дистальным отломком. После того как UFN заведен в дистальный отломок на 3—4 см, необходимо исправить угловые смещения костных отломков путем отведения или приведения конечности и мануального давления на область дистального отломка. В 2 случаях мы встретились с ситуацией, когда в костномозговой канал дистального отломка внедрился небольшой костный фрагмент, препятствующий заведению гвоздя, что потребовало открытой репозиции перелома. При сложных переломах в 7 случаях UFN был заведен в костномозговой канал, выполнено дистальное и проксимальное блокирование гвоздя, проксимальный и дистальный отломки заняли правильное положение, а большие промежуточные костные фрагменты оказались развернутыми и стояли с большим смещением. В этих случаях отмечали замедленную консолидацию перелома, как это показано на рис. 2-22. Но лучше открыть область перелома и устранить большое смещение этих костных фрагментов, дополнительно фиксировав их винтами.
После проведения дистального блокирования при простых и оскольчатых переломах (типы А и В) обязательным считаем создать компрессию костных отломков. Для этого отпускали тракцию, созданную ортопедическим столом и легкими ударами молотка в проксимальном направлении подтягивали дистальный отломок.
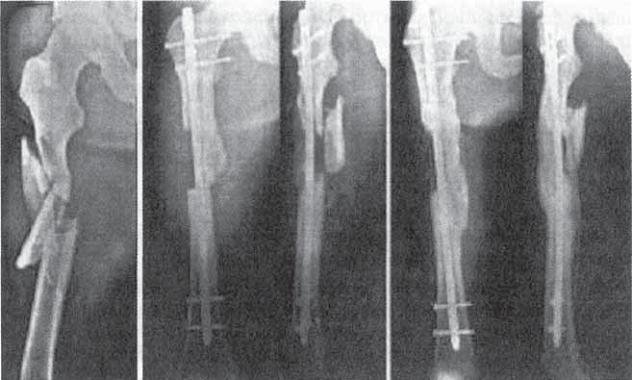
Рис. 2-22. Замедленная консолидация оскольчатого перелома бедра (тип С2) при неудовлетворительной закрытой репозиции.
После компрессии костных отломков выполняли проксимальное блокирование, которое в случае оскольчатых и сложных переломов (типы В и С) всегда было статическим, т.е. вводили 2 проксимальных винта. При простых переломах (тип А) выполняли динамическое блокирование, вводили один проксимальный винт в овальное отверстие.
Закрытый блокируемый интрамедуллярный остеосинтез большеберцовой кости
Операцию производили в положении больного на ортопедическом столе на спине при согнутой в коленном суставе под углом 90° поврежденной конечности (рис. 2-23). Для этого опору стола располагали по задней поверхности нижней трети бедра. Ранее наложенное скелетное вытяжение за пяточную кость, сохраняли, а скобу крепили на месте стоподержателя. Техника закрытого блокируемого остеосинтеза большеберцовой кости показана на рис. 2-24. Производили продольный разрез кожи от нижнего полюса надколенника до бугристости большеберцовой кости. Продольно рассекали собственную связку надколенника по ее середине. Точка введения лежит на продолжении длинной оси костномозгового канала, т.е. несколько медиальнее и на 1— 2 см проксимальнее центра бугристости большеберцовой кости. Поэтому мы чаще использовали альтернативный доступ, т.е. разрез длиной 1— 2 см производили по внутренней поверхности собственной связки надколенника.
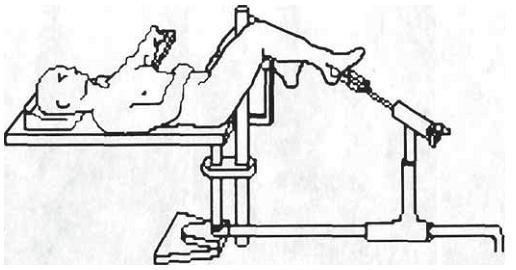
Рис. 2-23. Положение больного на операционном столе при закрытом остеосинтезе большеберцовой кости штифтом UTN.
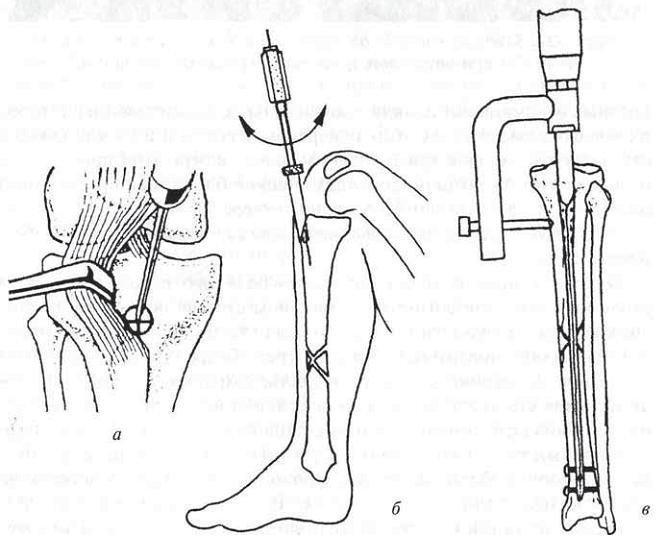
Рис. 2-24. Блокируемый остеосинтез перелома большеберцовой кости штифтом UTN. а — место введения штифта; б — вскрытие костно-мозгового канала; в — проксимальное блокирование.
Кортикальный слой вскрывали при помощи шила. Штифт и направляющее устройство соединяли между собой при помощи винта—стяжки. Для введения штифта последний располагали под углом 160—165° к продольной оси голени и легко, руками или скользящим молотком вводили его в костномозговой канал. Далее, соскальзывая по задней стенке, продвигали его в дистальном направлении. Под контролем ЭОП производили репозицию и введение штифта в дистальный отломок.
Дистальное блокирование (рис. 2-25) производили с использованием ЭОП методом «свободной руки», как было описано при операции на бедре. Дистальные блокирующие винты, как правило, вводили с медиальной стороны. После устранения диастаза между отломками путем выбивания штифта с фиксированным дистальным отломком в обратном направлении переходили к проксимальному блокированию. Проксимальное блокирование, так же, как и при остеосинтезе бедренной кости, проводили, используя направляющее приспособление, которое одновременно служило рукояткой для введения. Длину винта определяли обычным способом, используя измеритель глубины.
У пострадавших с тяжелой сочетанной травмой ОДА не всегда можно использовать стандартную укладку на ортопедическом столе для выполнения операции блокирующего остеосинтеза. Поэтому для предварительной репозиции и фиксации отломков перед введением блокирующего штифта мы использовали большой дистрактор. В этих случаях после обработки операционного поля в верхней и нижней трети сегмента конечности вводили 2 винта Шанца, к которым крепили большой дистрактор. Затем под контролем ЭОП с помощью большого дистрактора производили закрытую репозицию отломков.
Таким образом, применение большого дистрактора дает возможность производить закрытый остеосинтез в удобном положении для больного и оперирующего хирурга без использования специального ортопедического стола.
![]()
Рис. 2-25. Дистальное блокирование штифта UTN.
Другим ключевым моментом операции закрытого блокирующего остеосинтеза является блокирование гвоздя в костномозговом канале. Если проксимальное блокирование осуществляется по направителю и не представляет сложностей, то существующие методы дистального блокирования выполняют с использованием ЭОП. Для дистального блокирования используют рентгенопрозрачные насадки на дрель с прицельным устройством или применяют метод «свободной руки». Недостатком этих методов является дополнительная лучевая нагрузка на оперирующего хирурга и персонал операционной. При отсутствии ЭОП выполнение операции закрытого блокирующего остеосинтеза вообще невозможно. Существующий же направитель АО/ ASIF для дистального блокирования имеет сложную конструкцию, и на его установку затрачивается много времени. Мы разработали направитель для дистального блокирования гвоздей без рассверливания костномозгового канала (рис. 2-26), который позволяет выполнить дистальное блокирование без использования ЭОП. Поэтому при достаточном хирургическом опыте можно выполнить закрытый блокирующий остеосинтез большеберцовой кости вообще без использования ЭОП, а лишь с рентгенологическим контролем положения костных отломков и фиксатора с помощью передвижного рентгеновского аппарата. Мы выполнили 25 таких остеосинтезов в экстренном порядке без использования ортопедического стола и ЭОП, таким образом значительно снизив лучевую нагрузку на персонал операционной.
Направитель для дистального блокирования работает следующим образом. По описанной выше методике в костномозговой канал большеберцовой кости вводили интрамедуллярный блокирующий гвоздь без рассверливания костномозгового канала. К рукоятке направите ля для проксимального блокирования гвоздя посредством установочного средства крепили дистальный направитель, который имеет вид удлиненной штанги с изгибом в сагиттальной плоскости, повторяющий изгиб интрамедуллярного гвоздя.

Рис. 2-26. Направитель для дистального блокирования штифта UTN.
На проксимальном конце удлиненной штанги имеются овальные отверстия, через которые удлиненная штанга крепится к рукоятке направителя для проксимального блокирования, при этом имеется возможность отклонить ось удлиненной штанги кпереди от оси гвоздя, т.е. в направлении, куда отклоняется гвоздь при введении в костномозговой канал кости. На дистальном конце удлиненной штанги имеются отверстия в виде втулок, соответствующие различным типоразмерам гвоздей.
Поворачивая удлиненную съемную штангу вокруг поперечной оси прижимного элемента, устанавливали штангу вдоль большеберцовой кости так, чтобы боковые края штанги и кости были параллельны, после чего это положение закрепляли прижимным элементом.
Благодаря тому что удлиненная съемная штанга устанавливается параллельно интрамедуллярному гвоздю и повторяет его изгиб в сагиттальной плоскости, блокировочные отверстия гвоздя располагаются напротив отверстий, выполненных в виде втулок на конце удлиненной штанги. Возможное отклонение от их соосности устраняется при дальнейшей работе с кондуктором (направителем сверла). Сверление осуществляли через рабочий канал кондуктора сверлом диаметром 4 мм. При этом формировали отверстие в ближайшем кортикальном слое кости. После этого кондуктор снимали, а сверло диаметром 3,2 мм вводили через просверленное отверстие и, основываясь на тактильных ощущениях, производили сверло через блокировочное отверстие гвоздя и сверлили второй кортикальный слой кости. После этого в сформированный канал вводили самонарезающийся блокирующий винт диаметром 3,9 мм, у которого головка изготовлена в виде конуса.
Это необходимо для плотной посадки винта в ближайшем кортикальном слое кости. Аналогично первому устанавливали второй блокирующий винт. Положение блокирующих винтов контролировали с помощью переносного рентгеновского аппарата.
К числу малотравматичных методов относятся также остеосинтез аппаратами Илизарова, спицами и канюлированными винтами. Остеосинтез аппаратами Илизарова хорошо освоен большинством отечественных травматологов, и нет необходимости еще раз напоминать им технику этого метода. Фиксация аппаратами Илизарова прекрасно подходит для лечения переломов голени, предплечья, голеностопного сустава, однако остеосинтез переломов бедра, таза, плеча не столь эффективен, технически сложен и достаточно длителен. В этих случаях предпочтительнее остеосинтез стержневыми аппаратами, которые просты и быстро накладываются. Поскольку стержни располагаются в одной, реже двух плоскостях, их проводят через безопасную зону (например, с наружной стороны бедра). Аппарат Илизарова на бедре требует специальной укладки больного. Предлагаемые «упрощенные» схемы аппаратов Илизарова из 2—3 колец не обеспечивают стабильности в зоне перелома, особенно при больших разрушениях кости.
Остеосинтез спицами типа Киршнера наиболее часто мы применяем для трансартикулярной фиксации нестабильных вывихов и подвывихов локтевого, лучезапястного и голеностопного суставов, суставов костей стопы, вывихов и подвывихов пальцев кисти и стопы. Метод очень прост и при закрытых повреждениях может быть выполнен прямо в реанимационном зале. Остеосинтез тонкими спицами хорошо себя зарекомендовал при открытых переломах пястных, плюсневых костей и переломах фаланг пальцев кисти и стопы. Остеосинтез канюлированными винтами мы производили у пожилых больных с политравмой для остеосинтеза медиальных переломов шейки бедра. Это было достаточно редкое вмешательство. Канюлированные винты мы также использовали для закрытого остеосинтеза переломов таранной кости.
В.А. Соколов
Множественные и сочетанные травмы
– это в современных условиях самый распространенный и эффективный метод лечения повреждений костей и суставов. Сейчас применяются разные его виды. Чаще всего такое лечение требуется для восстановления трубчатых костей конечностей. Раньше самым популярным методом лечения таких травм наряду с гипсованием было применение аппаратов чрескостной фиксации. Но они громоздкие и неудобные, кроме того, часто вызывают инфицирования раны. Поэтому сейчас для восстановления целостности трубчатых костей более эффективным считается интрамедуллярный остеосинтез.
Что такое остеосинтез
Для лечения повреждений костей сейчас все чаще используется не гипсование, а оперативное вмешательство. Операция остеосинтеза обеспечивает более эффективное и быстрое сращение костей. Заключается она в том, что костные отломки совмещаются и фиксируются металлическими конструкциями, штифтами, спицами или винтами. Остеосинтез в зависимости от способа наложения этих приспособлений может быть наружным и погружным.
Второй способ делится на интрамедуллярный остеосинтез – фиксацию кости с помощью стержней, вводимых в костномозговой канал, экстрамедуллярный, когда отломки совмещаются с помощью пластин и винтов, а также чрескостный – выполняемый специальными наружными аппаратами спицевой конструкции.
Характеристика метода
Впервые идея внутрикостной фиксации отломков была предложена немецким ученым Кушнером в 40-е годы XX века. Он впервые провел интрамедуллярный остеосинтез бедренной кости. Стержень, который он использовал, имел форму трилистника.
Но только к концу столетия методика интрамедуллярного остеосинтеза была развита и стала широко применяться. Были разработаны стержни и другие имплантаты для блокируемого остеосинтеза, которые позволяют прочно зафиксировать отломки костей. В зависимости от целей использования они различаются по форме, размеру и материалу. Некоторые штифты и стержни позволяют вводить их в кость без рассверливания канала, что снижает травматичность операции. Современные стержни для интрамедуллярного остеосинтеза имеют форму, повторяющую изгибы костного канала. Они имеют сложную конструкцию, позволяющую прочно фиксировать кость и препятствовать смещению отломков. Изготавливаются стержни из медицинской стали или сплавов титана.
Этот метод лишен многих недостатков и осложнений внешних конструкций. Сейчас он является самым эффективным способом лечения околосуставных переломов, повреждения трубчатых костей голени, бедра, плеча, а в некоторых случаях – даже суставов.
Техника интрамедуллярного остеосинтеза эффективна при околосуставных переломах конечностей
Показания и противопоказания к применению
Такую операцию проводят при закрытых переломах бедренной, плечевой, большеберцовой кости. Эти повреждения могут быть поперечными или косыми. Возможно применение такой операции при развитии из-за неправильного сращения кости. Если травма сопровождается повреждением мягких тканей, остеосинтез желательно отложить, так как велик риск инфицирования места перелома. В этом случае операцию выполнить сложнее, но она тоже будет эффективной.
Противопоказан интрамедуллярный остеосинтез только при сложных открытых переломах с обширным поражением мягких тканей, а также при наличии инфекционного заболевания кожи в том месте, где нужно вводить штифт. Не применяется такая операция у пациентов пожилого возраста, так как из-за дегенеративно-дистрофических изменений в костной ткани дополнительное введение металлических штифтов может вызвать осложнения.
Некоторые заболевания также могут стать препятствием для проведения интрамедуллярного остеосинтеза. Это артрозы в поздней стадии развития, артриты, болезни крови, гнойные инфекции. Детям операция не делается из-за малой ширины костного канала.
Виды
Интрамедуллярный остеосинтез относится к внутрикостной операции . При этом происходит репозиция отломков и их фиксация штифтом, стержнем или винтами. По способу введения этих конструкций в костный канал интрамедуллярный остеосинтез бывает закрытым и открытым.
Раньше чаще всего использовали открытый способ . Он характеризуется тем, что поврежденную область кости обнажают. Отломки сопоставляют вручную, а потом в костномозговой канал вводят специальный стержень, который будет их фиксировать. Но более эффективным является закрытый метод остеосинтеза . Для его проведения нужен только небольшой разрез. Через него посредством специального проводника в канал кости вводится стержень. Все это происходит под контролем рентгеновского аппарата.

При интрамедуллярном остеосинтезе в костномозговой канал вводится стержень
Штифты в канале могут устанавливаться свободно или с блокированием. В последнем случае их дополнительно укрепляют с двух сторон винтами. Если проводится остеосинтез без блокирования, это увеличивает нагрузку на костный мозг и повышает риск осложнений. Кроме того, такая фиксация не устойчива при косых и винтообразных переломах или при ротационных нагрузках. Поэтому более эффективно применение стержней с блокированием. Сейчас их выпускают уже с отверстиями для винтов. Такая операция не только прочно фиксирует даже множественные отломки, но не приводит к сдавливанию костного мозга, что сохраняет его кровоснабжение.
Кроме того, операция различается по способу введения стержня. Он может вводиться с предварительным рассверливанием костномозгового канала, что приводит к его травмированию. Но в последнее время чаще всего применяют особые тонкие стержни, для которых не требуется дополнительно расширять канал.
Есть еще менее распространенные виды интрамедуллярного остеосинтеза. Отломки могут фиксироваться несколькими эластичными стержнями. В кость вводят один прямой и два изогнутых противоположно друг другу стержня. Их концы загибают. При этом способе гипсовая повязка не требуется. Еще один способ был предложен в 60-е годы XX века. Костномозговой канал заполняют кусками проволоки так, чтобы она плотно его заполнила. Считается, что этим способом можно выполнить более прочную фиксацию отломков.
При выборе вида остеосинтеза врач ориентируется на состояние больного, вид перелома, место его локализации и тяжесть сопутствующих поражений тканей.
Для интрамедуллярного остеосинтеза применяются стержни разной конструкции
Открытый остеосинтез
Такая операция более распространена, так как она более простая и надежная. Но, как и любая другая операция, она сопровождается потерей крови и нарушением целостности мягких тканей. Поэтому после открытого интрамедуллярного остеосинтеза чаще бывают осложнения. Но преимуществом применения такого способа является возможность использования его в комплексном лечении совместно с различными аппаратами для чрескостной фиксации. Отдельно открытый интрамедуллярный остеосинтез сейчас применяют очень редко.
Во время операции обнажают область перелома и отломки костей сопоставляют вручную без применения аппаратов. Именно это и является преимуществом метода, особенно при наличии множества осколков. После сопоставления отломков их фиксируют стержнем. Стержень может вводиться одним из трех способов.
При прямом введении необходимо обнажить еще один участок кости выше перелома. В этом месте пробивают отверстие по ходу костномозгового канала и вводят в него гвоздь, с его помощью сопоставляя отломки. При ретроградном введении начинают с центрального отломка, сопоставляя его с остальными, постепенно забивая гвоздь в костномозговой канал. Возможно введение стержня по проводнику. В этом случае его также начинают с центрального отломка.
При интрамедуллярном остеосинтезе бедра обычно сопоставление отломков настолько прочное, что наложение гипса не требуется. Если же делается операция на голени, предплечье или плечевой кости, то заканчивается она обычно наложением гипсовой лангеты.
Закрытый остеосинтез
Этот метод сейчас считается самым эффективным и безопасным. После его проведения не остается следов. По сравнению с другими операциями остеосинтеза он имеет несколько преимуществ:
- небольшое повреждение мягких тканей;
- малая потеря крови;
- стабильная фиксация костей без вмешательства в зону перелома;
- непродолжительное время операции;
- быстрое восстановление функций конечности;
- отсутствие необходимости гипсования конечности;
- возможность применять при остеопорозе.
Суть метода закрытого интрамедуллярного остеосинтеза в том, что через небольшой разрез в кость вводится штифт. Разрез делается вдали от места перелома, поэтому осложнения появляются редко. Предварительно с помощью специального аппарата делается репозиция отломков костей. Весь процесс операции контролируется с помощью рентгенографии.

Операция закрытого интрамедуллярного остеосинтеза малотравматична и безопасна
В последнее время этот метод усовершенствовали. Штифты для фиксации имеют отверстия с каждого края. В них вводятся винты через кость, которые блокируют штифт и не дают ему и отломкам кости смещаться. Такой блокируемый остеосинтез обеспечивает более эффективное срастание кости и предотвращает осложнения. Ведь нагрузка при движении распределяется между костью и стержнем.
Фиксация места перелома с помощью этого метода настолько прочная, что уже на следующий день можно давать дозированную нагрузку на поврежденную конечность. Выполнение специальных упражнений стимулирует образование костной мозоли. Следовательно, кость срастается быстро и без осложнений.
Особенностью блокируемого интрамедуллярного остеосинтеза является его более высокая эффективность по сравнению с другими методами лечения. Он показан при сложных переломах, сочетанных травмах, при наличии множества осколков. Такая операция может применяться даже у тучных пациентов и больных с остеопорозом, так как штифты, фиксирующие кость, прочно крепятся в нескольких местах.
Осложнения
Негативные последствия интрамедуллярного остеосинтеза бывают редко. В основном они связаны с низким качеством стержней для фиксации, которые могут подвергаться коррозии или даже ломаться. Кроме того, введение инородного тела в костномозговой канал вызывает его сдавливание и нарушение кровоснабжения. Может произойти разрушение костного мозга, что вызовет жировую эмболию или даже шок. Кроме того, прямые стержни не всегда правильно сопоставляют отломки трубчатых костей, особенно тех, которые имеют изогнутую форму – большеберцовой, бедренной и лучевой.

Обычно после такой операции восстановление происходит быстро, дозированную нагрузку на конечность можно давать почти сразу
Восстановление после операции
Двигаться после закрытого интрамедуллярного остеосинтеза пациенту разрешают уже через 1-2 дня. Даже при операции на голени можно ходить с опорой на костыли. В первые несколько дней возможна сильная боль в травмированной конечности, которую можно снимать обезболивающими препаратами. Показано применение физиотерапевтических процедур, которые ускорят заживление. Обязательно выполнять специальные упражнения, сначала под руководством врача, потом самостоятельно. Обычно восстановление занимает от 3 до 6 месяцев. Операция по удалению стержня еще менее травматична, чем сам остеосинтез.
Эффективность фиксации костей зависит от типа травмы и правильности выбранного врачом способа ее проведения. Лучше всего срастаются переломы с ровными краями и с малым количеством отломков. От вида стержня тоже зависит эффективность операции. Если он слишком толстый, могут быть осложнения из-за сдавливания спинного мозга. Очень тонкий стержень не обеспечивает прочной фиксации и даже может сломаться. Но сейчас такие врачебные ошибки встречаются редко, так как все этапы операции контролируются специальной аппаратурой, которая предусматривает все возможные негативные моменты.
В большинстве случаев отзывы пациентов об операции интрамедуллярного остеосинтеза положительные. Ведь она позволяет быстро вернуться к нормальной жизни после травмы, редко вызывает осложнения и переносится хорошо. А кость срастается намного лучше, чем при обычных способах лечения.